
کدام خال های بدنتان تبدیل به سرطان می شود؟
سرطان پوست در افراد با پوست تیره نادر است. ملانوما فقط یک نوع سرطان پوست است که شیوع آن از سرطان سلولهای پایه و سنگفرشی پوست کمتر است، اما میتواند خطرناک باشد
ملانوما نوعی سرطان پوست است که با جهش در سلولهای تولید کنندهی رنگدانه به نام ملانوسیتها ایجاد میشود. اکثر سلولهای رنگدانه در پوست یافت میشوند، اما ملانوما میتواند در چشمها (ملانوما چشم) و سایر قسمتهای بدن، حتی به ندرت در روده رخ دهد. این سرطان پوست در افراد با پوست تیره نادر است. ملانوما فقط یک نوع سرطان پوست است که شیوع آن از سرطان سلولهای پایه و سنگفرشی پوست کمتر است، اما میتواند خطرناک باشد، زیرا احتمال گسترش یا متاستاز (گسترش به بافتهای دیگر) در ملانوما زیاد است.
ملانوما نوعی سرطان پوست است که با جهش در سلولهای تولید کنندهی رنگدانه به نام ملانوسیتها ایجاد میشود. این سرطان در افراد با پوست تیره نادر است.
ملانوما در هر نقطه از پوست میتواند توسعه یابد، اما مناطق خاصی نسبت به این سرطان مستعدتر هستند، قفسه سینه و پشت در مردان و پاها در زنان شایعترین مناطق درگیری هستند و دیگر مناطق که احتمال درگیری در آنها وجود دارد شامل گردن و صورت است.طبق گزارش موسسه ملی سرطان، انتظار میرود حدود ۸۷،۱۱۰ از افراد مبتلا به ملانوما در سال ۲۰۱۷ تشخیص داده شوند و حدود ۹،۷۳۰ نفر در اثر ابتلا به ملانوما جان خود را از دست بدهند.
انواع ملانوما
چهار نوع ملانوما وجود دارد:
ملانوما با انتشار سطحی: شایعترین زیر گروه ملانوما است و اغلب در تنه و ساق پا دیده میشود و قبل از اینکه در سراسر سطح پوست گسترش یابند، رشد بسیار آرامی دارند.
ملانوما ندولار: دومین نوع شایع ملانوما است که در تنه، سر و گردن ظاهر میشود و سریعتر از انواع دیگر ملانوما رشد میکند و ظاهر آن به جای سیاه، قرمز میشود.
ملانوما لنتیگو مالیگنا: شیوع کمی دارد و بیشتر در سالمندان و به ویژه در مناطقی که سالها در معرض نور خورشید قرار داشته اند، دیده میشود که به آن لنتیگو مالیگنا یا فرکل هوچینسون میگویند و مانند یک لکه بر روی پوست است، به آرامی رشد میکند و نسبت به انواع دیگر ملانوما خطر کمتری دارد.
ملانوما لنتیگوی آکرال: نادرترین نوع ملانوما است، معمولا در کف دست، پاها یا زیر ناخن ظاهر میشود، شایعترین نوع ملانوما در سیاهپوستان میباشد و با در معرض آفتاب قرار گرفتن مرتبط نیست.
مراحل سرطان
مرحلهی تشخیص سرطان نشان دهندهی میزان گسترش ملانوما و نوع درمان مناسب آن است. یکی از روشهای طبقهبندی، ملانوما را در پنج مرحله ۰ تا ۴ توصیف میکند:
مرحله ۰: سرطان فقط لایهی خارجی یا اپیدرم پوست را درگیر کرده است و به آن ملانوما در محل (in situ) گفته میشود.
مرحله ۱: ضایعه تا ۲ میلی متر ضخامت دارد و به گرههای لنفاوی یا سایر مناطق گسترش نیافته است و ممکن است زخم شده یا نشده باشد.
مرحله ۲: ضخامت ضایعه حداقل ۱.۰۱ میلیمتر است و ممکن است ضخیم تر از ۴ میلیمتر باشد، ممکن است زخمی نشده باشد و هنوز به گرههای لنفاوی یا سایر مناطق گسترش نیافته باشد.
مرحله ۳: سرطان به یک یا چند گره لنفاوی یا کانالهای لنفاوی نزدیک گسترش یافته، اما هنوز مناطق دور دست را درگیر نکرده است، سرطان اولیه ممکن است دیگر قابل مشاهده نباشد، اما در صورت مشاهده ممکن است ضخیم تر از ۴ میلی متر و زخمی باشد.
مرحله ۴: سرطان به غدد لنفاوی دور یا اندام هایی مانند مغز، ریه یا کبد گسترش یافته است.
علائم بالینی ملانوما چیست؟
ملانوما در هر جایی از بدن قادر به رشد است، اما اغلب در مناطقی که در معرض آفتاب قرار دارند، مانند پشت، پاها، بازو و صورت تظاهر پیدا میکند، همچنین ممکن است در مناطقی که در معرض کافی نور خورشید نیستند مانند کف پاها، کف دستها و بستر ناخنها نیز رخ دهد،که این نوع ملانوما پنهان در افراد با پوست تیره شیوع دارد. معمولا اولین علائم و نشانههای ملانوما عبارتند از:
- تغییر در خال موجود
- ایجاد یک ضایعه رنگی جدید با شکل غیر طبیعی بر روی پوست
- ملانوما همیشه به عنوان خال رشد میکند، گاهی میتواند ظاهری طبیعی شبیه به پوست داشته باشد.
- خالهای طبیعی: به طور کلی خالهای طبیعی دارای رنگی یکنواخت مانند قهوه ای یا سیاه با مرزی مشخص هستند، که آنها را از پوست اطراف متمایز میکند، شکل آنها گرد یا بیضی با قطری کمتر از ۶ میلیمتر (به اندازهی یک پاک کن) هستند. اکثر مردم دارای ۱۰ تا ۴۵ عدد خال بر روی بدن خود هستند، که بسیاری از آنها در سن ۵۰ سالگی رشد کرده، تغییر ظاهر داده و یا حتی از بین میروند.
- خالهای غیرمعمول که ممکن است نشان دهندهی ملانوما باشند.
برای کمک به شناسایی خصوصیات خالهای غیرمعمول که ممکن است نشانهی ملانوما یا سایر سرطانهای پوست باشند، به حروف ABCDE توجه کنید:
Asymmetric: یا غیر قرینه بودن یعنی نیمی از ضایعه مشابه نیمه دیگر نیست
Border irregularity: حاشیه اطراف خال به شکل دندانه دار، غیرمنظم، مضرس و غیر واضح است.
Color variation: رنگ خال یکدست نبوده و طیف مختلفی از رنگهای قهوه ای، برنزه، سیاه، سفید، قرمز و آبی در آن وجود دارد.
Diameter: سایز ضایعه بیشتر از ۶ میلیمتر است.
Evolution: توجه به تغییراتی است که در ظاهر ضایعه ممکن است در طی زمان ایجاد شود، خال ممکن است در معرض علائم و نشانههای جدید، مانند خارش و یا خونریزی جدید قرار گیرد.
خالهای سرطانی (بدخیم) در ظاهر بسیار متفاوت هستند، برخی ممکن است تمام تغییرات فوق را نشان دهند، در حالی که برخی دیگر ممکن است فقط یک یا دو ویژگی غیر معمول داشته باشند.
ملانوما مخفی: همچنین ملانوما میتواند در مناطقی از بدن که در معرض نور خورشید قرار ندارند، مانند فضای بین انگشتان پا و کف دستهاو پاها، پوست سر و یا ناحیهی تناسلی ایجاد شود و به دلیل اینکه مردم نمیدانند که این مناطق را نیز باید چک کنند، مخفی باقی میماند، به همین دلیل به آن ملانوما مخفی میگویند، که این نوع ملانوما بیشتر در افراد با پوست تیره دیده میشود. انواع ملانوما مخفی عبارتند از:
ملانوما زیر ناخن: ملانوما لنتیگوی آکرال یک نوع نادر ملانوما است که در زیر ناخن دست و پا ایجاد میشود، همچنین میتواند در کف دست یا کف پا نیز یافت شود و شیوع آن در سیاه پوستان و افراد با رنگدانهی سیاه در پوست، بیشتر است.
ملانوما دهان، دستگاه گوارش، دستگاه ادراری یا واژن: ملانوما مخاطی در غشای مخاطی بینی، دهان، مری، مخرج، دستگاه ادراری و واژن ایجاد میشود، تشخیص ملانوما های مخاطی بسیار دشوار است زیرا به سادگی میتوانند با سایر شرایط بسیار رایج اشتباه شوند.
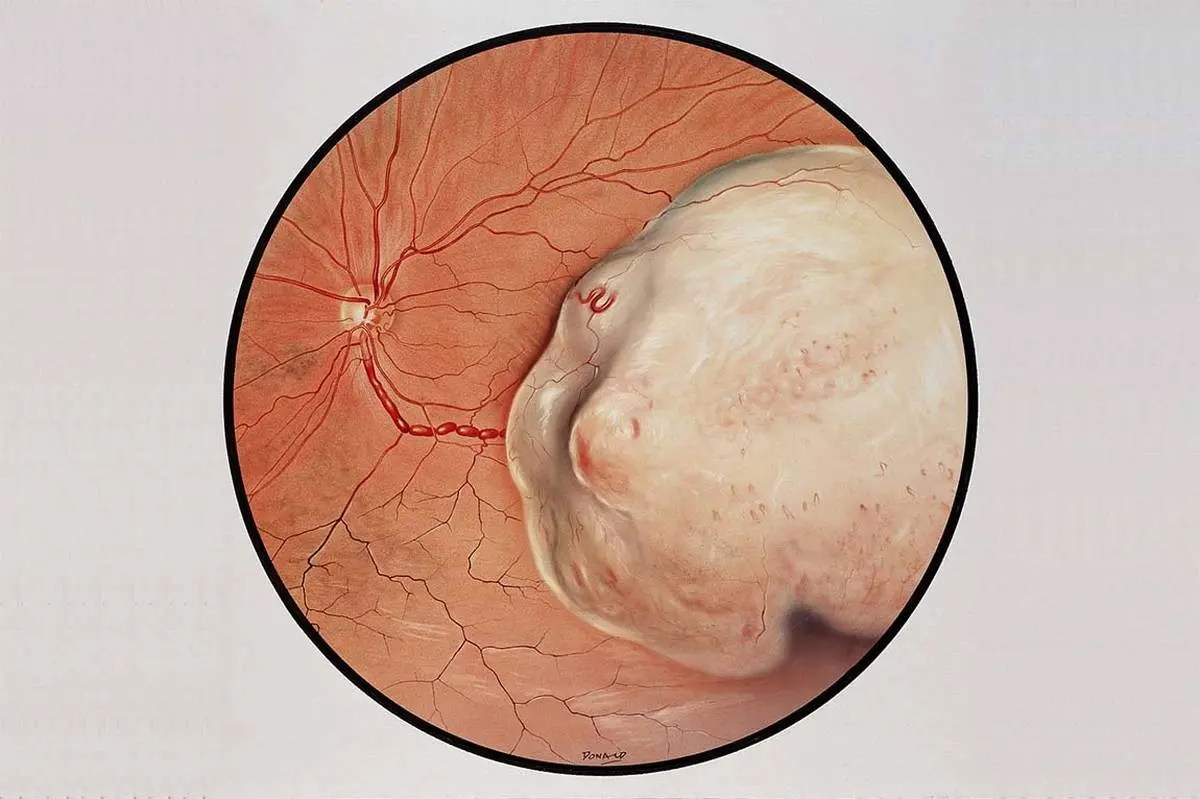
ملانوما چشم: ملانوما چشم اغلب در ناحیهی یووها لایهی زیرین صلبیه، سفیدی چشم، رخ میدهد، ممکن است منجر به تغییرات بینایی شود و در معاینهی چشم تشخیص داده میشود.
علل ایجاد ملانوما چیست؟
ملانوما با اختلال در سلولهای ملانوسیت که مسئول تولید ملانین و تنظیم کنندهی رنگ پوست هستند، رخ میدهد، به طور طبیعی با ایجاد سلولهای جدید و سالم، سلولهای قدیمی و پیر به سمت سطح پوست کشیده شده و از بین میروند، اما در صورت هر گونه آسیب و جهش در DNA سلولها، تولید سلولهای جدید از کنترل خارج شده و در نهایت به ایجاد سلولهای سرطانی منجر میشود، اما علت آسیب به DNA و چگونگی ایجاد این سرطان هنوز مشخص نیست، این احتمال وجود دارد که ترکیبی از عوامل، از جمله عوامل زیست محیطی و ژنتیکی، باعث ایجاد ملانوما میشوند، با این حال، پزشکان معتقدند که قرار گرفتن در معرض تابش اشعه ماوراء بنفش (UV) خورشید و استفاده از اتاقکهای برنزه کننده علت اصلی ملانوما است. علت همهی ملانومها، قرار گرفتن در معرض اشعه ماوراء بنفش، مخصوصا ملانوماهایی که در مناطق دور از دسترس نور خورشید ایجاد میشوند، نیست، که نشاندهندهی دخیل بودن عوامل دیگر در ایجاد این سرطان است. عواملی که ممکن است خطر ابتلا به ملانوما را افزایش دهند، عبارتند از:
پوست روشن: داشتن رنگدانه کمتر (ملانین) در پوست، به معنای حفاظت کمتر پوست در برابر اشعه ماوراء بنفش است. اگر دارای موهای بلوند یا قرمز و یا چشمهای رنگی هستید و به راحتی دچار لک و یا آفتاب سوختگی میشوید، احتمال ایجاد ملانوما در شما بیشتر از افراد با رنگ پوست و موی تیره تر است، اما امکان گسترش ملانوما در افراد سیاه پوست از جمله اسپانیاییهاو آفریقاییهانیز وجود دارد.
سابقه آفتاب سوختگی: یک یا چند آفتاب سوختگی شدید، میتواند خطر ابتلا به ملانوما را افزایش دهد.
قرار گرفتن بیش از حد در معرض نور ماوراء بنفش: قرار گرفتن در معرض تابش اشعه ماوراء بنفش خورشید و اتاقکهای برنزه کننده، میتواند خطر ابتلا به سرطان پوست، از جمله ملانوما را افزایش دهد.
زندگی نزدیک به استوا یا در ارتفاع بالاتر: افرادی که نزدیک به خط استوا زندگی میکنند، به دلیل مستقیم بودن نور خورشید در آن مناطق نسبت به سایر مناطق با عرض جغرافیایی بالاتر، بیشتر در معرض اشعه ماوراء بنفش هستند، علاوه بر این، افرادی که در ارتفاعات بالا زندگی میکنند، بیشتر در معرض اشعه UV هستند.
داشتن تعداد زیادی خال یا خال غیرطبیعی: داشتن بیش از ۵۰ عدد خال معمولی یا یک خال غیرمعمول در بدن، خطر ابتلا به ملانوما را افزایش میدهد، که این خالهای غیر معمول دارای سایز بزرگتر، حاشیه نامنظم و چند رنگ هستند و در پزشکی به عنوان خالهای دیسپلاستیک شناخته میشوند.
سابقه خانوادگی ملانوما : در صورت ابتلای یکی از اعضای خانواده مانند والدین، فرزندان، خواهر یا برادر به ملانوما ، شانس ابتلای فرد به این سرطان افزایش مییابد.
سیستم ایمنی ضعیف: افراد با سیستم ایمنی ضعیف مانند افراد با هر گونه عمل پیوند عضو، بیشتر در معرض خطر ابتلا به سرطان پوست هستند.
ملانوما چگونه تشخیص داده میشود؟
اغلب موارد ملانوما روی پوست تاثیر میگذارد و معمولا باعث تغییر در خالهای موجود میشود و هر فرد برای تشخیص علائم اولیهی ملانوما ، باید خود را به طور منظم از نظر خالها، لکهها و سایر نقاط رنگی بررسی کند و هر تغییری در ظاهر پوست باید توسط دکتر پوست بررسی شود، ناحیهی پشت نیز باید به طور منظم بررسی شود، به این دلیل که از هر ۳ مرد ۱ نفر مبتلا به ملانوما در ناحیهی پشت است و میتوان برای بررسی این ناحیه و سایر نواحی که نگاه کردن به آنها دشوار است، از همسر، اعضای خانواده، دوست و یا پزشک کمک بخواهید.
در شرح حال بیمار باید به ABCDE که در بالا ذکر شد، توجه شود. پزشکان پوست جهت مشاهدهی جزئیات بیشتر ضایعات از ابزارهای میکروسکوپیک یا عکاسی استفاده میکنند و در صورت شک به هرگونه سرطان پوست، پزشک باید فرد را به متخصص سرطان ارجاع دهد و یک آزمایش بیوپسی یا نمونه برداری از ضایعه انجام میشود، بیوپسی یک روش است که نمونه ای از ضایعه برای آزمایش در آزمایشگاه برداشته میشود.
درموسکوپی نیز یک روش میکروسکوپی بررسی سطح پوست است، که به کمک آن میتوان ضایعات خوش خیم و بدخیم را از هم افتراق داد.
تشخیص افتراقی ملانوما چیست؟
- خالهای آتیپیک (دیسپلاستیک یا کلارک)
- سرطان سلولهای پایه (BCC)
- خال آبی
- همانژیوم یا خال گیلاسی
- سرطان سلولهای سنگفرشی پوست (SCC)
- فیبروم پوستی، که یک زائدهی کوچک و بی خطر است.
- تظاهرات پوستی متاستاز و گسترش سرطان
- خال هاله دار: دارای هاله ای سفید رنگ در اطراف خال
- خال اشپیتز: نوعی خال خوش خیم که به علت تکثیر زیاد ملانوسیتهای دوکی ایجاد میشود.
- اسکار کلوئید و هیپرتروفیک (بیش از حد بزرگ شده)
- کراتوآکانتوما: نوعی سرطان که به پوست محدود است و رشد سریعی دارد.
- لنتیگو: ضایعهی پیگمانتهی خوش خیم که به علت تماس با اشعه ماوراء بنفش ایجاد میشود.
- خال ملانوسیتیک مادرزادی: که تکثیر بیش از حد ملانوسیتهای خوش خیم در اپیدرم یا درم موجب آن شده و معمولا در بدو تولد ظاهر میشوند.
- خال اوتا: اختلال پیگمانتاسیون پوست و غشاهای مخاطی که در نواحی عصب دهی شده توسط عصب زوج پنجم دیده میشود.
- کراتوز سبورئیک: یک تومور خوش خیم اپیدرمی که به شکل یک پلاک زگیلی به رنگ زرد تا سیاه پدیدار میشود.
- ویتیلیگو یا پیسی: که به صورت ضایعه سفید با حاشیه نامنظم و مشخص ظاهر میشود.
چه زمانی باید به پزشک مراجعه کرد؟
در صورت مواجهه با هرگونه تغییرات غیرمعمول پوستی به دکتر پوست خود مراجعه کنید.
درمان ملانوما چیست؟
انتخاب بهترین درمان بستگی به اندازه و مرحله سرطان، میزان سلامت فرد و اقدامات شخصی دارد.
درمان ملانوما در مراحل اولیه
معمولا درمان ملانوما در مراحل اولیه شامل جراحی جهت برداشتن ضایعه است، به طور معمول ملانوما های بسیار نازک در طی بیوپسی به طور کامل برداشته میشوند و نیازی به درمان بیشتر ندارند، در غیر این صورت جراح تودهی سرطانی را تا حاشیهی پوست نرمال و لایهی بافتی زیر پوست برمیدارد و این ممکن است تنها درمان مورد نیاز در افراد مبتلا به ملانوما در مراحل اولیه باشد.
درمان ملانوما گسترش یافته به سایر مناطق
در صورت گسترش ملانوما به سایر مناطق، گزینههای درمان عبارتند از:
جراحی جهت برداشتن گرههای لنفاوی درگیر شده: در صورت گسترش ملانوما به گرههای لنفاوی مجاور، جراح گرههای لنفاوی درگیر را برمیدارد و ممکن است درمانهای اضافی قبل یا بعد از عمل جراحی توصیه شود.
شیمی درمانی: در شیمی درمانی از داروها جهت تخریب سلولهای سرطانی استفاده میشود، که این داروها را میتوان به صورت داخل وریدی، قرص یا هر دو شکل استفاده نمود. شیمی درمانی در شیوهی تزریق داخل وریدی در بازو یا پا به این صورت است که برای مدت کوتاهی از انتقال خون این ناحیه به سایر مناطق جلوگیری میشود و داروهای شیمی درمانی به طور مستقیم در ناحیهی اطراف ملانوما قرار میگیرد و بر سایر قسمتهای بدن تاثیر نمیگذارد.
پرتودرمانی: در این درمان از پرتوهای پر قدرتی نظیر اشعه ایکس جهت از بین بردن سلولهای سرطانی استفاده میشود و بعد از عمل جراحی برداشت گرههای لنفاوی ممکن است توصیه شود، گاهی اوقات نیز برای کمک به تسکین علائم ملانوما انتشار یافته به سایر قسمتهای بدن کاربرد دارد.
درمان بیولوژیک: درمان بیولوژیک با تقویت سیستم ایمنی به مقابلهی بدن با سرطان کمک میکند، این درمان با استفاده از مواد تولید شده در بدن یا مواد مشابه تولید شده در آزمایشگاه انجام میگیرد و عوارض جانبی این درمان شبیه به آنفلوانزا است، از جمله تب و لرز، خستگی، سردرد و درد عضلانی است. داروهای زیستی مورد استفاده در ملانوما شامل اینترفرون و اینترلوکین۲، ایپیلیموماب، نیوولوماب و پمبرولیزوماب میشود.
هدف درمانی: در این درمان داروها به گونه ای طراحی شده اند که به صورت خاص به سلولهای سرطانی حمله میکنند. عوارض جانبی هدف درمانی متفاوت است، اما معمولا شامل مشکلات پوستی، تب، لرز و کم آبی بدن میباشد. ومورافنیب، دابرافنیب و ترامتنیت از داروهای مورد استفاده در هدف درمانی ملانوما پیشرفته هستند، این داروها تنها در صورتی موثر هستند که سلولهای سرطانی دارای جهش ژنتیکی خاصی باشند و با آزمایش سلولهای ملانوما میتوان پی برد که آیا این داروها کمک کننده هستند یا خیر.
چگونه میتوان از ابتلا به ملانوما پیشگیری کرد؟
میتوان شانس ابتلا به ملانوما و سایر سرطانهای پوست را با اقدامات زیر کاهش داد:
اجتناب از نور خورشید در اواسط روز: بیشترین شدت اشعهی خورشید در آمریکای شمالی بین ساعات ۱۰ صبح تا ۴ بعدازظهر است، بنابراین توصیه میشود، که فعالیتهای خارج از خانه را در ساعات دیگری از روز انجام دهید، حتی در زمستان و یا زمانی که آسمان ابری است. در طول سال اشعه ماوراء بنفش جذب بدن میشود و ابرها به مقدار کمی بدن را در برابر این اشعه حفاظت میکنند. اجتناب از نور خورشید در ساعات ذکر شده به جلوگیری از آفتاب سوختگی که عامل آسیب به پوست است و شانس ابتلا به سرطان پوست را افزایش میدهد، کمک میکند. قرار گرفتن در معرض تابش خورشید ممکن است در طول زمان موجب سرطان پوست شود.
استفاده از کرم ضد آفتاب: کرمهای ضد آفتاب نمیتوانند ما را در برابر تمامی پرتوهای مضر ماوراء بنفش بالخصوص پرتوهای ایجاد کنندهی ملانوما ، حفاظت کنند، اما نقش مهمی در حفاظت در برابر پرتوهای مضر نور خورشید دارند. از یک کرم ضدآفتاب با طیف گسترده و SPF حداقل ۱۵ استفاده کنید، در مصرف آنها صرفه جویی نکنید و هر ۲ ساعت یکبار و یا زودتر در صورت شنا، آن را تمدید کنید. آکادمی پوست آمریکا استفاده از کرم ضد آفتاب با طیف گستردهی پوشش پرتوها، ضد آب و SPF حداقل ۳۰ را توصیه میکند.
حفاظت از پوست به وسیلهی لباس: کرمهای ضد آفتاب حفاظت کاملی در برابر اشعه ماوراء بنفش خورشید ندارد، بنابراین برای پوشش پوست خود از لباسهای تیره و تنگ که دست و پا را کامل بپوشاند، یک کلاه لبه دار که پوششی بهتر از کلاههای بیس بال و یا نقاب دار ایجاد کند، استفاده کنید.
استفاده از عینک آفتابی: به دنبال عینکی باشید که در برابر هر دو نوع اشعه ماوراء بنفش UVA و UVB از چشم محافظت کند.
اجتناب از اتاقکهای برنزه کننده و سولار: لامپهای تعبیه شده در این اتاقکها اشعه ماوراء بنفش منتشر میکنند و خطر ابتلا به سرطان پوست را افزایش میدهند.
آشنا بودن با پوست خود و توجه به تغییرات آن: پوست خود را به طور منظم از نظر هرگونه تغییرات یا رشد پوستی جدید یا تغییر در خالهای موجود، کک و مکها، ضایعات و نشانهای مادرزادی بررسی کنید. با کمک آینه صورت، گردن، گوش و پوست سر، قفسه سینه و تنه، تمامی قسمتهای بازو و دستها، هر دو قسمت جلو و عقب ران و ساق پا و کف پا از جمله فضای بین انگشتان و همچنین ناحیهی تناسلی و منطقهی بین باسن را بررسی کنید.
منبع : دکترتو


